Οστεοπόρωση: συνήθη προβλήματα
Τα τελευταία χρόνια υπάρχει μια αλματώδης αύξηση των ατόμων που διαγιγνώσκονται με οστεοπόρωση. Είναι χαρακτηριστικό ότι ο Παγκόσμιος Οργανισμός Υγείας (Π.Ο.Υ.) θεωρεί ότι η οστεοπόρωση αφορά 200.000.000 ανθρώπους, με περίπου 9.000.000 κατάγματα ετησίως, ή αλλιώς 1 κάταγμα κάθε 3 δευτερόλεπτα!
Τι είναι η οστεοπόρωση;
 Η οστεοπόρωση είναι μια πάθηση όπου έχουμε προοδευτική απώλεια της οστικής μάζας του σκελετού. Αυτό οδηγεί σε μείωση της αντοχής των οστών και τελικά σε κατάγματα, λόγω της ευθραυστότητάς τους. Το αποτέλεσμα αυτών είναι ο πόνος, η παραμόρφωση και η απώλεια της λειτουργικότητας του μυοσκελετικού συστήματος, με άμεσο αντίκτυπο στην υγεία του ασθενή. Ειδικά στα σπονδυλικά κατάγματα, ο ασθενής παρατηρεί ότι χάνει προοδευτικά ύψος, αποκτά κύφωση (καμπούρα) και αναφέρει ότι δεν μπορεί πλέον να φτάσει αντικείμενα που βρίσκονται σε ψηλά ράφια. Παραδοσιακά, η οστεοπόρωση αφορούσε γυναίκες στις οποίες σταματούσε η ορμονική λειτουργία των ωοθηκών και άρα η παραγωγή των οιστρογόνων, κάτι το οποίο συνέβαινε με την παύση της εμμήνου ρύσης, δηλαδή της περιόδου, περίπου μετά την ηλικία των 43-44 ετών. Τα τελευταία χρόνια όμως έχει σημειωθεί δραματική αύξηση των ασθενών με οστεοπόρωση, οι οποίοι υπολογίζονται σε 75.000.000 σε Ευρώπη, ΗΠΑ και Ιαπωνία. Αυτό οφείλεται εν μέρει στην αύξηση του προσδόκιμου ζωής και επομένως στην ανάγκη για αντιμετώπιση ασθενών που δεν είχαμε παλιότερα, αλλά επίσης και στην ολοένα μεγαλύτερη χρήση φαρμάκων που προκαλούν οστεοπόρωση. Επιπλέον, η βασική έρευνα και οι νεότερες μοριακές τεχνικές συνέβαλαν στην καλύτερη κατανόηση της βιολογίας των οστών, αλλά και του μηχανισμού που προκαλείται η οστεοπόρωση.
Η οστεοπόρωση είναι μια πάθηση όπου έχουμε προοδευτική απώλεια της οστικής μάζας του σκελετού. Αυτό οδηγεί σε μείωση της αντοχής των οστών και τελικά σε κατάγματα, λόγω της ευθραυστότητάς τους. Το αποτέλεσμα αυτών είναι ο πόνος, η παραμόρφωση και η απώλεια της λειτουργικότητας του μυοσκελετικού συστήματος, με άμεσο αντίκτυπο στην υγεία του ασθενή. Ειδικά στα σπονδυλικά κατάγματα, ο ασθενής παρατηρεί ότι χάνει προοδευτικά ύψος, αποκτά κύφωση (καμπούρα) και αναφέρει ότι δεν μπορεί πλέον να φτάσει αντικείμενα που βρίσκονται σε ψηλά ράφια. Παραδοσιακά, η οστεοπόρωση αφορούσε γυναίκες στις οποίες σταματούσε η ορμονική λειτουργία των ωοθηκών και άρα η παραγωγή των οιστρογόνων, κάτι το οποίο συνέβαινε με την παύση της εμμήνου ρύσης, δηλαδή της περιόδου, περίπου μετά την ηλικία των 43-44 ετών. Τα τελευταία χρόνια όμως έχει σημειωθεί δραματική αύξηση των ασθενών με οστεοπόρωση, οι οποίοι υπολογίζονται σε 75.000.000 σε Ευρώπη, ΗΠΑ και Ιαπωνία. Αυτό οφείλεται εν μέρει στην αύξηση του προσδόκιμου ζωής και επομένως στην ανάγκη για αντιμετώπιση ασθενών που δεν είχαμε παλιότερα, αλλά επίσης και στην ολοένα μεγαλύτερη χρήση φαρμάκων που προκαλούν οστεοπόρωση. Επιπλέον, η βασική έρευνα και οι νεότερες μοριακές τεχνικές συνέβαλαν στην καλύτερη κατανόηση της βιολογίας των οστών, αλλά και του μηχανισμού που προκαλείται η οστεοπόρωση.
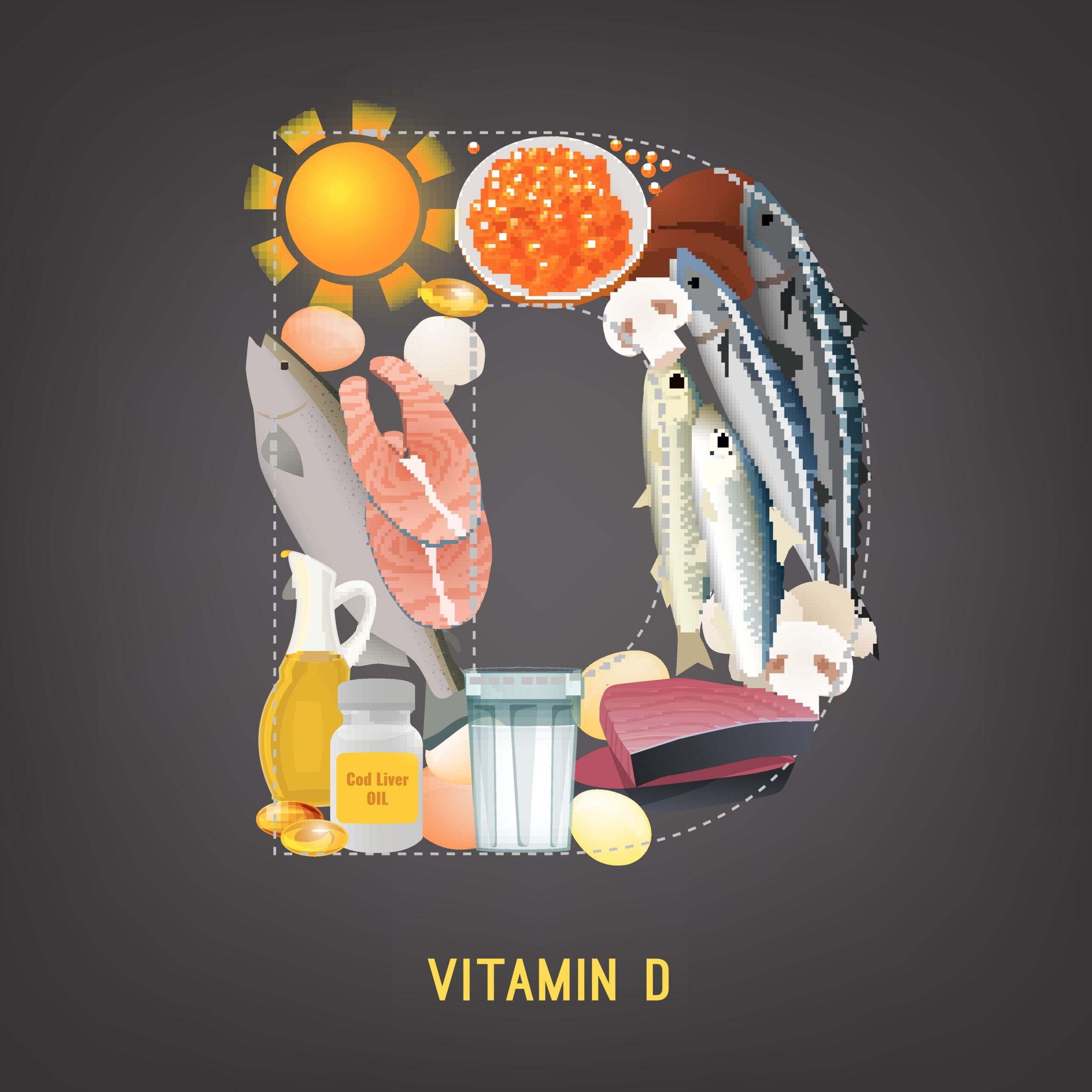
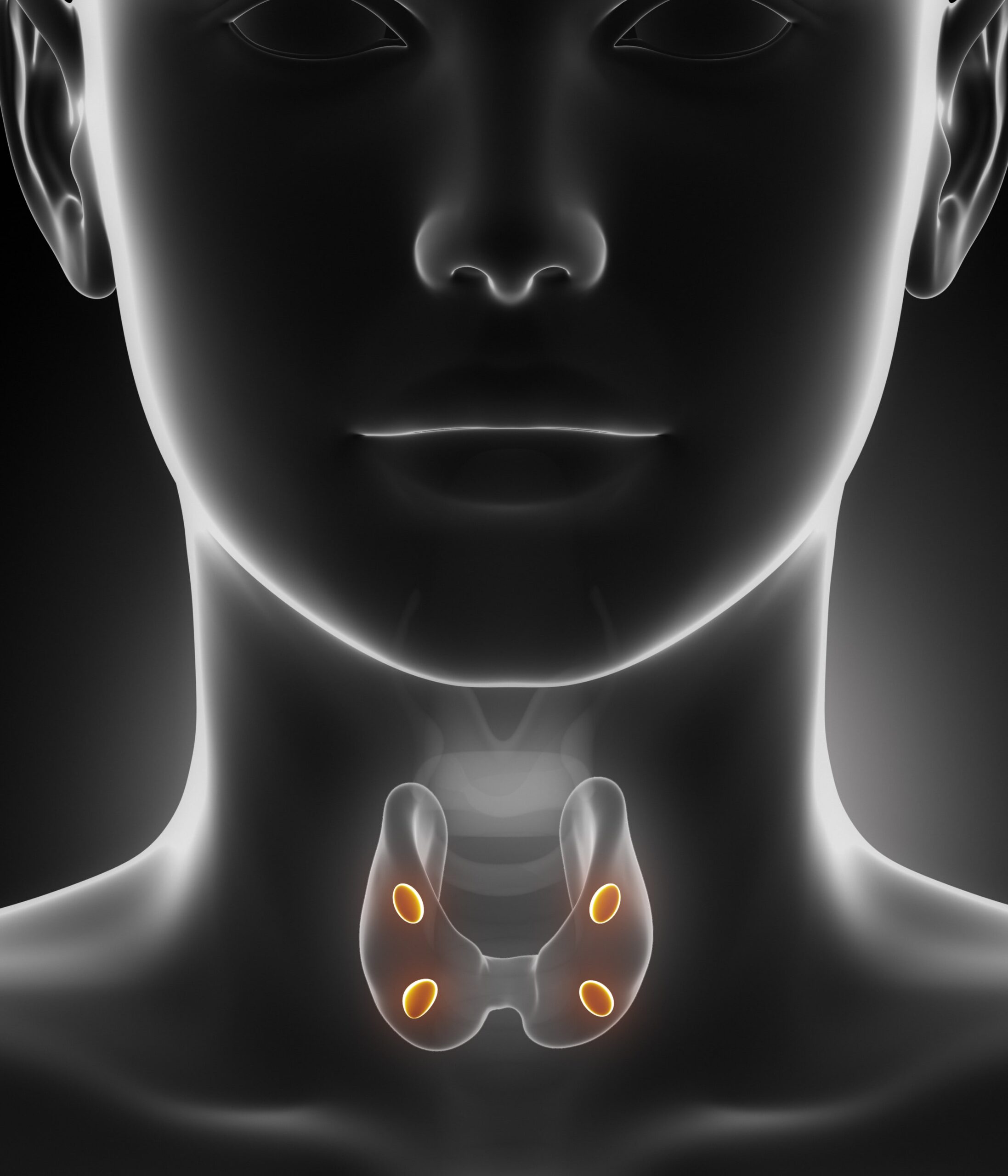 Καταρχάς τα οστά είναι μεταβολικά ενεργά καθόλη τη διάρκεια της ζωής ενός ατόμου. Αυτό σημαίνει ότι συνεχώς ανανεώνονται από δύο αντίθετα μεταξύ τους φαινόμενα, την οστική απορρόφηση από τους οστεοκλάστες (resorption) και την οστική κατασκευή από τους οστεοβλάστες (formation), η ισορροπία μεταξύ των οποίων αποτελεί την οστική ανακατασκευή (remodeling). Υπό φυσιολογικές συνθήκες, όσο οστό απορροφάται, άλλο τόσο σχηματίζεται ώστε να υπάρχει ισορροπία. Για παράδειγμα, μετά από ένα κάταγμα, το οστό απορροφά την προβληματική περιοχή και σχηματίζει μια νέα, δημιουργώντας έτσι έναν «πώρο» και κολλάει το σπασμένο οστό, περίπου σε ένα διάστημα 100 ημερών. Για να γίνει αυτό, χρειάζεται επίσης η ουσία παραθορμόνη (PTH) που παράγεται από τους παραθυρεοειδείς αδένες, καθώς και ασβέστιο και βιταμίνη D. Με την παραπάνω διαδικασία, το 10% ενός ενήλικα αντικαθίσταται σε 1 χρόνο. Στις διπλανές εικόνες μπορείτε να δείτε τη θέση των παραθυρεοειδών αδένων γύρω από το θυρεοειδή, καθώς και τις τροφές που είναι πλούσιες σε βιταμίνη D.
Καταρχάς τα οστά είναι μεταβολικά ενεργά καθόλη τη διάρκεια της ζωής ενός ατόμου. Αυτό σημαίνει ότι συνεχώς ανανεώνονται από δύο αντίθετα μεταξύ τους φαινόμενα, την οστική απορρόφηση από τους οστεοκλάστες (resorption) και την οστική κατασκευή από τους οστεοβλάστες (formation), η ισορροπία μεταξύ των οποίων αποτελεί την οστική ανακατασκευή (remodeling). Υπό φυσιολογικές συνθήκες, όσο οστό απορροφάται, άλλο τόσο σχηματίζεται ώστε να υπάρχει ισορροπία. Για παράδειγμα, μετά από ένα κάταγμα, το οστό απορροφά την προβληματική περιοχή και σχηματίζει μια νέα, δημιουργώντας έτσι έναν «πώρο» και κολλάει το σπασμένο οστό, περίπου σε ένα διάστημα 100 ημερών. Για να γίνει αυτό, χρειάζεται επίσης η ουσία παραθορμόνη (PTH) που παράγεται από τους παραθυρεοειδείς αδένες, καθώς και ασβέστιο και βιταμίνη D. Με την παραπάνω διαδικασία, το 10% ενός ενήλικα αντικαθίσταται σε 1 χρόνο. Στις διπλανές εικόνες μπορείτε να δείτε τη θέση των παραθυρεοειδών αδένων γύρω από το θυρεοειδή, καθώς και τις τροφές που είναι πλούσιες σε βιταμίνη D.
 Θα πρέπει να αναφερθεί ότι τα οστά αποτελούνται από ένα εξωτερικό τοίχωμα (συμπαγές) και μια εσωτερική δομή σαν σφουγγάρι (σπογγώδες). Στα ισχία, στους καρπούς και στους σπονδύλους, αλλά και στην περιοχή του ώμου, περιέχεται περισσότερο σπογγώδες οστό, απ’ ότι συμπαγές, και άρα η δομή τους είναι πιο αραιή. Αυτό έχει σαν αποτέλεσμα να καταστρέφεται ευκολότερα όταν υπάρχει οστεοπόρωση, δηλαδή όταν μειώνεται η οστική μάζα, και έτσι να παρατηρούνται οστεοπορωτικά κατάγματα, ειδικά σε αυτές τις περιοχές.
Θα πρέπει να αναφερθεί ότι τα οστά αποτελούνται από ένα εξωτερικό τοίχωμα (συμπαγές) και μια εσωτερική δομή σαν σφουγγάρι (σπογγώδες). Στα ισχία, στους καρπούς και στους σπονδύλους, αλλά και στην περιοχή του ώμου, περιέχεται περισσότερο σπογγώδες οστό, απ’ ότι συμπαγές, και άρα η δομή τους είναι πιο αραιή. Αυτό έχει σαν αποτέλεσμα να καταστρέφεται ευκολότερα όταν υπάρχει οστεοπόρωση, δηλαδή όταν μειώνεται η οστική μάζα, και έτσι να παρατηρούνται οστεοπορωτικά κατάγματα, ειδικά σε αυτές τις περιοχές. 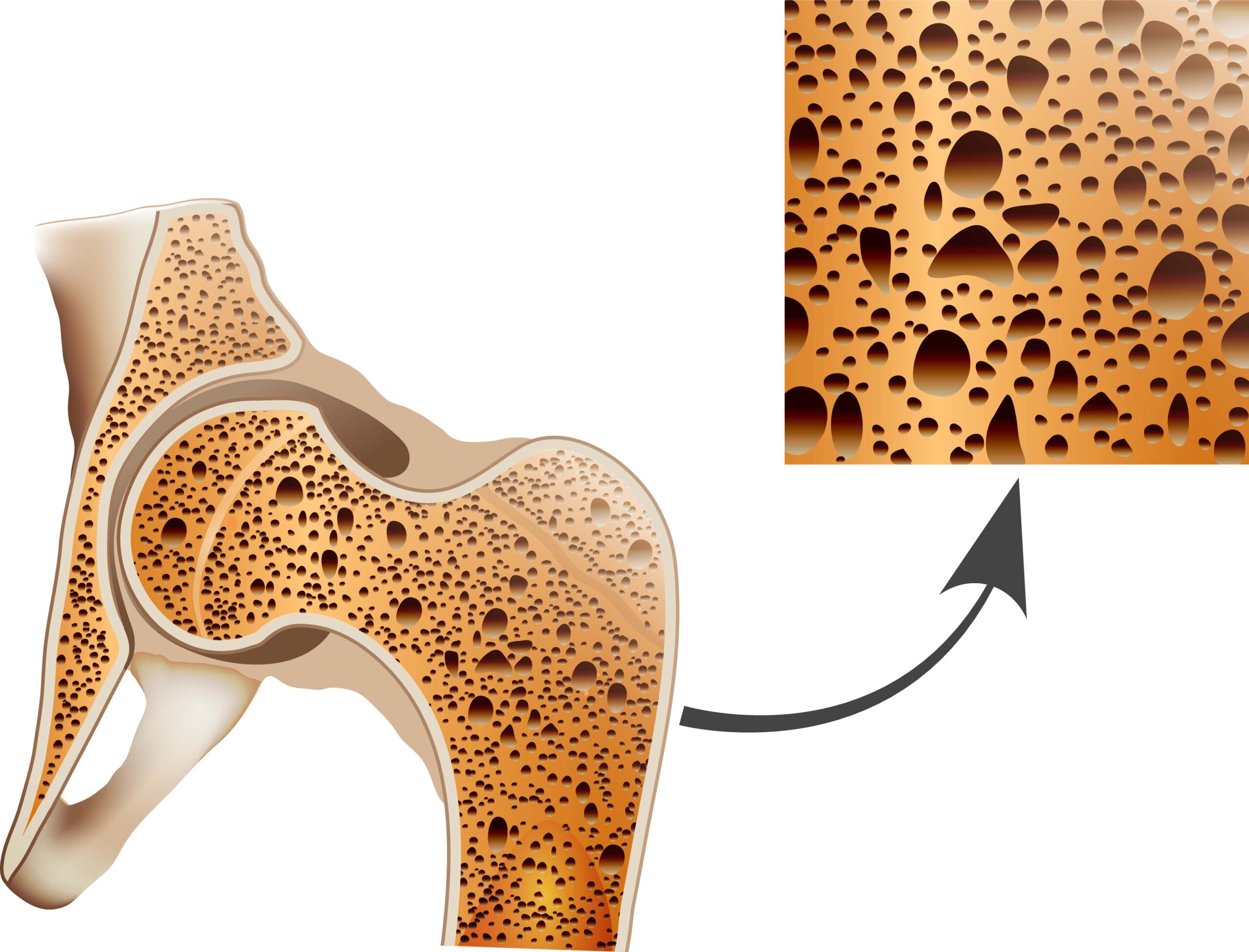 Είναι χαρακτηριστικό ότι το 2000 συνέβησαν παγκοσμίως 9.000.000 νέα οστεοπορωτικά κατάγματα, εκ των οποίων τα 1.600.000 αφορούσαν το ισχίο, τα 1.700.000 αφορούσαν τον καρπό και τα 1.400.000 αφορούσαν τη σπονδυλική στήλη. Εκτός όμως από την οστική μάζα, ρόλο παίζει επίσης και η εσωτερική αρχιτεκτονική των οστών, δηλαδή το δίκτυο δοκίδων μέσα στο σπογγώδες τμήμα τους, που και αυτό διαταράσσεται στην οστεοπόρωση.
Είναι χαρακτηριστικό ότι το 2000 συνέβησαν παγκοσμίως 9.000.000 νέα οστεοπορωτικά κατάγματα, εκ των οποίων τα 1.600.000 αφορούσαν το ισχίο, τα 1.700.000 αφορούσαν τον καρπό και τα 1.400.000 αφορούσαν τη σπονδυλική στήλη. Εκτός όμως από την οστική μάζα, ρόλο παίζει επίσης και η εσωτερική αρχιτεκτονική των οστών, δηλαδή το δίκτυο δοκίδων μέσα στο σπογγώδες τμήμα τους, που και αυτό διαταράσσεται στην οστεοπόρωση.
Παλιότερα, η διάγνωση της οστεοπόρωσης γινόταν με μια απλή ακτινογραφία. Στην περίπτωση ενός οστεοπορωτικού κατάγματος αυτό είναι εύκολο γιατί η παραμόρφωση είναι εμφανής. Η ύπαρξη όμως οστεοπόρωσης που δεν έχει ακόμα προκαλέσει κάταγμα δεν μπορεί να φανεί στην ακτινογραφία, αφού χρειάζεται να χαθεί περίπου το 30% της οστικής μάζας για να είναι εμφανής ακτινολογικά. Η λύση στο πρόβλημα της πρώιμης διάγνωσης δόθηκε με τη μέτρηση οστικής πυκνότητας (Dual Energy X-Ray Absorptiometry- DEXA), όπου γίνεται μέτρηση του όγκου και της πυκνότητας του οστού στις περιοχές του σώματος που είναι υψηλού κινδύνου για κάταγμα (συνήθως σπονδυλική στήλη και ισχία). Στην εξέταση αυτή γίνεται μέτρηση της οστικής πυκνότητας του ασθενούς και εν συνεχεία τα αποτελέσματα συγκρίνονται με τα στοιχεία μιας βάσης δεδομένων που περιέχει όμοιο πληθυσμό ασθενών. Γι’ αυτό και έχει μεγάλη σημασία να εισάγονται τα ακριβή στοιχεία του ασθενούς πριν τη μέτρηση (σωστό ύψος και βάρος σώματος). Αλλά και μετά, η σύγκριση πρέπει να γίνεται με έναν πληθυσμό με παρόμοιες διατροφικές και καθημερινές συνήθειες, που για την Ελλάδα είναι ένας πληθυσμός μεσογειακής χώρας (συχνότερα η σύγκριση γίνεται με αυτόν της Ιταλίας).
 Ακολούθως, τα αποτελέσματα συγκρίνονται με τις τιμές ατόμων της ίδιας ηλικίας και φύλου (Z-score), αλλά και με τις κορυφαίες τιμές ατόμων του ιδίου πάντα φύλου (T-score). Για να γίνει πιο κατανοητό αυτό, στη διπλανή εικόνα φαίνεται παραστατικά η έννοια της κορυφαίας οστικής μάζας: είναι το μέγιστο ποσό οστού που επιτυγχάνεται μέχρι την ωρίμανση του σκελετού, συνήθως περί τα 25-30 χρόνια και ακολούθως μειώνεται προοδευτικά με την ηλικία και για τα δύο φύλα.
Ακολούθως, τα αποτελέσματα συγκρίνονται με τις τιμές ατόμων της ίδιας ηλικίας και φύλου (Z-score), αλλά και με τις κορυφαίες τιμές ατόμων του ιδίου πάντα φύλου (T-score). Για να γίνει πιο κατανοητό αυτό, στη διπλανή εικόνα φαίνεται παραστατικά η έννοια της κορυφαίας οστικής μάζας: είναι το μέγιστο ποσό οστού που επιτυγχάνεται μέχρι την ωρίμανση του σκελετού, συνήθως περί τα 25-30 χρόνια και ακολούθως μειώνεται προοδευτικά με την ηλικία και για τα δύο φύλα.
Γενετικοί, διατροφικοί, ορμονικοί (οιστρογόνα, τεστοστερόνη), αλλά και παράγοντες όπως η άσκηση επηρεάζουν την οστική μάζα, με αποτέλεσμα όσο περισσότερη μάζα έχει επιτευχθεί, τόσο μεγαλύτερο είναι το ποσό που υπάρχει για το υπόλοιπο της ζωής μας. Αυτό σημαίνει ότι ξεκινάμε από μια κορυφαία τιμή οστικής μάζας και στη συνέχεια χάνουμε οστό με ρυθμό περίπου 1% κάθε χρόνο, τόσο για τους άνδρες όσο και για τις γυναίκες πριν την εμμηνόπαυση. Μετά την εμμηνόπαυση οι γυναίκες χάνουν το προστατευτικό αποτέλεσμα των οιστρογόνων τους και για τα πρώτα 5 χρόνια μπορεί να χάνουν οστό με μεγαλύτερους ρυθμούς (3-6%). Να σημειωθεί επίσης ότι στην περίπτωση που συνυπάρχουν νοσήματα (πχ. υπερθυρεοειδισμός) ή φάρμακα (πχ. κορτιζόνη) που προκαλούν οστεοπόρωση, ο ρυθμός αυτός αυξάνει πολύ. Επίσης, οι γυναίκες στην εγκυμοσύνη χρειάζεται να λαμβάνουν συμπληρωματικά ασβέστιο, γιατί η διάπλαση των οστών του εμβρύου τους το αφαιρεί από τα δικά τους οστά. Αξίζει τέλος να σημειωθεί ότι η λήψη γαλακτοκομικών δεν εξασφαλίζει πάντα την επάρκεια σε ασβέστιο. Χαρακτηριστικά αναφέρεται ότι η «φέτα», παρόλο που έχει περισσότερο ασβέστιο από τα «κίτρινα» τυριά (γραβιέρα, κεφαλοτύρι, κασέρι κλπ.), τελικά αυτό χάνεται στα ούρα εξαιτίας του του ότι περιέχει πολύ αλάτι.
Να σημειωθεί επίσης ότι στην περίπτωση που συνυπάρχουν νοσήματα (πχ. υπερθυρεοειδισμός) ή φάρμακα (πχ. κορτιζόνη) που προκαλούν οστεοπόρωση, ο ρυθμός αυτός αυξάνει πολύ. Επίσης, οι γυναίκες στην εγκυμοσύνη χρειάζεται να λαμβάνουν συμπληρωματικά ασβέστιο, γιατί η διάπλαση των οστών του εμβρύου τους το αφαιρεί από τα δικά τους οστά. Αξίζει τέλος να σημειωθεί ότι η λήψη γαλακτοκομικών δεν εξασφαλίζει πάντα την επάρκεια σε ασβέστιο. Χαρακτηριστικά αναφέρεται ότι η «φέτα», παρόλο που έχει περισσότερο ασβέστιο από τα «κίτρινα» τυριά (γραβιέρα, κεφαλοτύρι, κασέρι κλπ.), τελικά αυτό χάνεται στα ούρα εξαιτίας του του ότι περιέχει πολύ αλάτι.
Με βάση τα παραπάνω, η προσπάθεια εστιάζεται σε τρόπους αποτροπής της απώλειας της οστικής μάζας σε διάφορες καταστάσεις, όπως φαίνεται και στον παρακάτω πίνακα:
| Η Παγκόσμια Οργάνωση Υγείας (World Health Organization- WHO) έχει ορίσει ότι η τιμή του T-score= – 2.5 συνιστά οστεοπόρωση, ενώ για τιμές -2.5 <Τ-score< -1, έχουμε οστεοπενία. |
| Παράγοντας κινδύνου |
Αντιμετώπιση |
| Πρόωρη εμμηνόπαυση (<40έτη) | Ορμονική υποκατάσταση |
| Εμμηνόπαυση | Αντιοστεοπορωτική αγωγή |
| Κύηση | Συμπλήρωμα ασβεστίου |
| Έλλειψη vit. D | Συμπλήρωμα vit. D/ ασβεστίου |
| Λήψη κορτιζόνης | Αντιοστεοπορωτική αγωγή |
| Οικογενειακό ιστορικό | Εκτίμηση |
| Αθλήτριες | Εκτίμηση |
| Νεφρική ανεπάρκεια | Εκτίμηση |
| Διαταραχή θυρεοειδή αδένα | Ρύθμιση θυρεοειδή ± αντιοστεοπορωτική αγωγή |
| Υπερπαραθυρεοειδισμός | Έλεγχος παραθυρεοειδών αδένων |
| Υπερασβεστιουρία | Ειδικά διουρητικά φάρμακα |
| Επεμβάσεις παχυσαρκίας | Συμπλήρωμα vit. D/ ασβεστίου |
| Κακή εντερική απορρόφηση (ελκώδης κολίτιδα, νόσος Crohn) | Συμπλήρωμα vit.D/ ασβεστίου ± αντιοστεοπορωτική αγωγή |
| Ιστορικό καρκίνου/ αιματολογικής νόσου | Εκτίμηση ± αντιοστεοπορωτική αγωγή |
| Μετά χημειοθεραπεία (αναστολείς αρωματάσης) | Αντιοστεοπορωτική αγωγή |
| Ρευματοπάθειες υπό αγωγή | Αντιοστεοπορωτική αγωγή |
| Κατάχρηση καπνίσματος / αλκοόλ | Εκτίμηση ± συμπλήρωμα vit. D/ ασβεστίου |
| Έλλειψη ορμονών του φύλου | Συμβουλή από ενδοκρινολόγο |
 Όπως αναφέρθηκε παραπάνω, οι ορμόνες του φύλου (οιστρογόνα στις γυναίκες, τεστοστερόνη στους άντρες) δρουν προστατευτικά στα οστά και αποτρέπουν την οστεοπόρωση. Στις γυναίκες, είναι γνωστό ότι μετά την εμμηνόπαυση χάνεται η προστασία που παρέχουν τα οιστρογόνα και έτσι κινδυνεύουν να αναπτύξουν οστεοπόρωση. Τα τελευταία όμως χρόνια έχει αναγνωριστεί και η ανδρόπαυση, η έλλειψη δηλ. των ανδρικών ορμονών του φύλου ως αίτιο οστεοπόρωσης, που επίσης απαιτεί κατάλληλη αγωγή.
Όπως αναφέρθηκε παραπάνω, οι ορμόνες του φύλου (οιστρογόνα στις γυναίκες, τεστοστερόνη στους άντρες) δρουν προστατευτικά στα οστά και αποτρέπουν την οστεοπόρωση. Στις γυναίκες, είναι γνωστό ότι μετά την εμμηνόπαυση χάνεται η προστασία που παρέχουν τα οιστρογόνα και έτσι κινδυνεύουν να αναπτύξουν οστεοπόρωση. Τα τελευταία όμως χρόνια έχει αναγνωριστεί και η ανδρόπαυση, η έλλειψη δηλ. των ανδρικών ορμονών του φύλου ως αίτιο οστεοπόρωσης, που επίσης απαιτεί κατάλληλη αγωγή.
 Σε κάθε περίπτωση, ένας ασθενής με οστεοπόρωση θα πρέπει να θυμάται ότι πέραν των ανωτέρω έχει σημασία ο τρόπος που κάνει τις καθημερινές του δραστηριότητες. Για παράδειγμα, ενώ η άσκηση δρα ευεργετικά στα οστά, ο ασθενής θα πρέπει να αποφεύγει να σηκώνει μεγάλα βάρη ή να σκύβει χωρίς να λυγίζει τα γόνατα, ακόμα και αν αυτό αφορά το απλό στρώσιμο του κρεββατιού (!). Έχει αποδειχθεί ότι στις περιπτώσεις αυτές, τα φορτία που ασκούνται στα οστά της σπονδυλικής στήλης είναι πολλαπλάσια της αντοχής τους και μπορεί να οδηγήσουν σε οστεοπορωτικό κάταγμα. Τα κατάγματα αυτά είναι συμπιεστικά, εξαιρετικά επώδυνα και δημιουργούν παραμόρφωση σαν σφήνα. Χρειάζονται προσεκτική εκτίμηση, γιατί η αντιμετώπισή τους μπορεί να ποικίλλει από την τοποθέτηση ενός κηδεμόνα σπονδυλικής στήλης, μέχρι και τη χειρουργική επέμβαση, που η σύγχρονη τάση είναι να γίνεται διαδερμικά με μια βελόνα και χρήση οστικού τσιμέντου (κυφοπλαστική).
Σε κάθε περίπτωση, ένας ασθενής με οστεοπόρωση θα πρέπει να θυμάται ότι πέραν των ανωτέρω έχει σημασία ο τρόπος που κάνει τις καθημερινές του δραστηριότητες. Για παράδειγμα, ενώ η άσκηση δρα ευεργετικά στα οστά, ο ασθενής θα πρέπει να αποφεύγει να σηκώνει μεγάλα βάρη ή να σκύβει χωρίς να λυγίζει τα γόνατα, ακόμα και αν αυτό αφορά το απλό στρώσιμο του κρεββατιού (!). Έχει αποδειχθεί ότι στις περιπτώσεις αυτές, τα φορτία που ασκούνται στα οστά της σπονδυλικής στήλης είναι πολλαπλάσια της αντοχής τους και μπορεί να οδηγήσουν σε οστεοπορωτικό κάταγμα. Τα κατάγματα αυτά είναι συμπιεστικά, εξαιρετικά επώδυνα και δημιουργούν παραμόρφωση σαν σφήνα. Χρειάζονται προσεκτική εκτίμηση, γιατί η αντιμετώπισή τους μπορεί να ποικίλλει από την τοποθέτηση ενός κηδεμόνα σπονδυλικής στήλης, μέχρι και τη χειρουργική επέμβαση, που η σύγχρονη τάση είναι να γίνεται διαδερμικά με μια βελόνα και χρήση οστικού τσιμέντου (κυφοπλαστική).
 Εξυπακούεται τέλος ότι ο ασθενής θα πρέπει να προσέχει και τις πτώσεις, για να αποφευχθούν τόσο τα κατάγματα του καρπού, όσο και τα κατάγματα του ισχίου, που επίσης συμβαίνουν στα οστεοπορωτικά άτομα. Για το λόγο αυτό, όλες οι σύγχρονες οδηγίες συστήνουν να υπάρχει καλός φωτισμός (ιδιαίτερα στους διαδρόμους κατά τη μετακίνηση τη νύχτα στην τουαλέτα), κατάργηση μικρών χαλιών όπου μπορεί να σκοντάψει κανείς, καθώς και χρήση υποστηρίγματος (πχ. μπαστούνι), αν ο ασθενής αισθάνεται αστάθεια.
Εξυπακούεται τέλος ότι ο ασθενής θα πρέπει να προσέχει και τις πτώσεις, για να αποφευχθούν τόσο τα κατάγματα του καρπού, όσο και τα κατάγματα του ισχίου, που επίσης συμβαίνουν στα οστεοπορωτικά άτομα. Για το λόγο αυτό, όλες οι σύγχρονες οδηγίες συστήνουν να υπάρχει καλός φωτισμός (ιδιαίτερα στους διαδρόμους κατά τη μετακίνηση τη νύχτα στην τουαλέτα), κατάργηση μικρών χαλιών όπου μπορεί να σκοντάψει κανείς, καθώς και χρήση υποστηρίγματος (πχ. μπαστούνι), αν ο ασθενής αισθάνεται αστάθεια.


